La infección por el virus del papiloma es lo que ahora está en boca de todo el mundo. Resultó que el virus, que provoca la aparición de verrugas y formaciones más pequeñas en la piel (papilomas), puede provocar el desarrollo de cáncer de los órganos genitales en mujeres y hombres, así como carcinoma de recto y garganta. Las vacunas diseñadas para proteger a una persona de las cepas más peligrosas del virus pueden causar reacciones graves.
Tipos de infección por virus del papiloma
Las verrugas y el cáncer de cuello uterino son causados por dos tipos diferentes del mismo virus (llamados cepas). Determinar solo el hecho de que se ha producido una infección por virus del papiloma no significa que una persona desarrollará cáncer por virus del papiloma: esto es posible si una cepa del grupo oncogénico ha ingresado al cuerpo. Al mismo tiempo, la infección con cualquiera de las cepas aumenta el riesgo de penetración en el organismo de otro tipo de virus.
En total, se aíslan alrededor de 600 cepas del virus de la papilomatosis, que se diferencian entre sí por el conjunto y la secuencia de proteínas ubicadas en su cubierta. Los científicos los dividen en 27 especies y 5 géneros.
Según la capacidad de causar cáncer, se distinguen los siguientes tipos de virus del papiloma humano:
- Tener un riesgo oncogénico bajo (es poco probable que su entrada en el cuerpo cause cáncer). Estos son virus con los números 3, 11, 32, 34, 40-44, 6, 51, 61, 13, 72 y 73.
- Tener un riesgo oncogénico medio. Estas son las cepas 35, 53, 30, 52, 45, 56, 58. Causan formaciones en la piel y las membranas mucosas, cuya probabilidad de malignidad es mayor que en el primer caso.
- Cepas de alta oncogenicidad. Este es, en primer lugar, el virus del papiloma tipo 16, que causa cáncer de cuello uterino en una de cada dos mujeres (41-54%), así como el virus tipo 18, que provoca esta enfermedad en una de cada diez de sus portadoras. Altamente oncogénicos también incluyen cepas con los números 31, 33, 39, 50, 59, 64, 68, 70, 82.
El peligro de la infección por el virus del papiloma
Las propiedades del virus de la papilomatosis son tales que se asienta en la piel o en la membrana mucosa de varios órganos: reproductores (tanto masculinos como femeninos), esófago, bronquios, cavidad bucal, recto. También puede localizarse en la conjuntiva de los ojos.
Cada cepa del virus tiene su propia localización "favorita". Entonces, los tipos 16 y 18 más peligrosos, cuando se golpean, "van" inmediatamente a los genitales, y los virus 6 y 11 de baja oncogénesis afectan la vulva y el perineo, causando el desarrollo de verrugas genitales allí. Estas mismas cepas pueden causar papilomatosis en el tracto respiratorio de un niño si nace naturalmente de una madre con verrugas genitales.
Después de la infección, no siempre se desarrolla una enfermedad con síntomas graves. Por el contrario, la enfermedad a menudo pasa desapercibida y no tiene consecuencias graves.
Las complicaciones más peligrosas de la infección por el virus del papiloma humano son:
- cáncer de cuello uterino. Ocurre en mujeres como resultado de la infección con los tipos 16 o 18 del virus del papiloma humano. Se ha comprobado que esta enfermedad no se presenta en ausencia del virus del papiloma. Y si antes se hablaba del desarrollo de carcinoma de cérvix por erosión o ectropión, ahora se ha revisado y desmentido;
- carcinoma de rectoA diferencia de la primera enfermedad, puede tener otras causas;
- cáncer de garganta. También es causada por un virus tipo 16;
- cáncer de pulmón, que puede ocurrir cuando se infecta con 16, 18, 11, 2, 6, 30 tipos del virus;
- insuficiencia respiratoria, que se desarrolla con el crecimiento de papilomas malignos en el tracto respiratorio (laringe, tráquea);
- Contacto sangrando de las verrugas. Si están en la vulva, el perineo o la vagina, entonces son provocados por el sexo. Con una localización diferente (en la nariz, en la boca), el sangrado puede provocarse al lesionarlos mecánicamente con otros objetos.
Cada año, según fuentes oficiales, se registran en el mundo algo menos de medio millón (470. 000) nuevos casos de cáncer de cuello uterino provocados por este virus. 233. 000 mujeres mueren cada año a causa de esta enfermedad. Esto coloca a esta enfermedad oncológica en el 2° lugar en frecuencia entre todas las patologías cancerosas en ginecología (primer lugar en el cáncer de mama) y en el 5° lugar entre todas las causas de muerte en mujeres. Muy a menudo, las mujeres menores de 40 años mueren de carcinoma de cuello uterino.
Rutas de transmisión
El virus del papiloma es extremadamente común. Según datos modernos, se puede encontrar en el 90% de la población mundial.
Cómo se transmite el virus del papiloma humano:
- sexualmente (con cualquier tipo de sexo). Los condones reducen la posibilidad de su penetración en el cuerpo (la infección con el uso de un condón fue 37. 8 y sin él - 89. 3%), pero no previenen completamente la infección: el diámetro de los poros en el látex está diseñado para prevenir los espermatozoides, mientras que el tamaño del virus es demasiado pequeño;
- manera casera, cuando el virus penetra a través de la piel dañada. Esto sucede en la piscina, baño, cuando se usan toallas compartidas, herramientas de manicura, platos;
- de madre a hijo, durante el parto: más a menudo, con parto independiente, pero también con cesárea, también existe la posibilidad de que el virus entre en las membranas de la laringe;
- con saliva - con besos;
- contacto - al frotar o cortar papilomas, verrugas o condilomas por la piel o membrana mucosa, donde se rompe la integridad. Así es como suele ocurrir la autoinfección.
Si la inmunidad de una persona es fuerte en el momento en que ingresa el virus, entonces la probabilidad de que se desarrolle una enfermedad es pequeña: lo más probable es que el microbio permanezca en un estado inactivo. El riesgo de desarrollar la enfermedad aumenta si:
- inicio temprano (antes de los 16 años) de actividad sexual o al menos caricias;
- cambio frecuente (más de una vez en 3 años) de parejas sexuales;
- infecciones genitales, como aftas recurrentes, clamidia, gonorrea, ureaplasmosis;
- tuvo abortos;
- enfermedades del cuello uterino: erosión, ectropión;
- estrés constante;
- malos hábitos: tabaquismo, alcoholismo;
- uso a largo plazo de píldoras anticonceptivas para;
- violaciones de los procesos metabólicos;
- avitaminosis.
La presencia de verrugas genitales en una mujer embarazada es una indicación de una cesárea, para evitar la infección del tracto respiratorio del niño. Por lo tanto, es poco probable que el niño "obtenga" el microbio de la madre. Los tipos oncogénicos del virus no se transmiten por medios domésticos porque las formaciones portadoras del virus no se encuentran en la piel. Por lo tanto, el primer "conocimiento" con estos microbios suele ocurrir durante las relaciones sexuales, y esto suele ocurrir en la adolescencia. Esto justifica la necesidad de tomar medidas (en particular, la vacunación) justo antes de la primera experiencia sexual.
¿Cómo se manifiesta la infección por el virus del papiloma?
Los síntomas del virus del papiloma humano dependen de qué cepa ingresó al cuerpo y qué forma clínica causó. Entonces, podría ser:
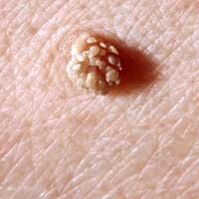
- Papiloma- simple o múltiple. Estos son excrecencias en forma de hongo en un tallo de color piel o que tienen un tinte amarillento, marrón o negruzco. Se encuentran en la piel debajo de las glándulas mamarias, en el cuello, en las axilas, en la cara, así como en las membranas mucosas de la boca, la nariz o los genitales. Con mayor frecuencia, los papilomas ocurren en mujeres. Por lo general son solo un defecto cosmético, pueden causar molestias o dolor. En raras ocasiones, los papilomas se vuelven malignos.
- verrugas, incluso plantares. Estas son formaciones en forma de hongo de color marrón. En la zona de las palmas de las manos y las plantas de los pies, se presentan en los lugares de mayor fricción y provocan dolor al presionarlos. Las verrugas plantares pueden tener un eje que se extiende hacia el tejido sano. Pueden inflamarse y doler.
- Verrugas genitales. Estos son crecimientos papilares que, fusionándose entre sí, se asemejan a la coliflor. Los condilomas se forman en las membranas mucosas: en los genitales, en el perineo. Si surgieron como resultado del sexo anal, ocupan una localización alrededor del ano. Los condilomas también se pueden ubicar en las membranas mucosas de los órganos internos: la vejiga, los intestinos. Esto provoca síntomas como dolor al orinar o defecar, una violación de las funciones fisiológicas.
- Enfermedad precancerosa del cuello uterino - displasia, causada por el virus del papiloma humano - no se manifiesta clínicamente. Esta enfermedad puede sospecharse durante la colposcopia; detectado por examen citológico de un frotis del canal cervical.
- Cáncer de cuello uterinono aparece inmediatamente. En las primeras etapas, no hay síntomas. Una mujer debe ser alertada por picazón en el área genital, un cambio en la naturaleza de la secreción del tracto genital (pueden volverse más abundantes, pueden aparecer vetas de sangre en ellos, pueden tener un olor desagradable), irregularidades menstruales, sangrado después del sexo o en la mitad del ciclo. En las últimas etapas, esta enfermedad se caracteriza por hinchazón de las piernas (generalmente de un lado), dolor en la columna o en la zona lumbar.
- papulosis bowenoide. Este es el nombre de una condición precancerosa que se desarrolla con mayor frecuencia en los hombres. Se caracteriza por la aparición en la piel de un número diferente de manchas y placas de color que van desde el rosa o el amarillento hasta el marrón rojizo o el morado. La superficie de dichas placas puede ser lisa o verrugosa; son dolorosos al tacto.
- enfermedad de Bowen- Este es un cáncer de la piel y las membranas mucosas, que se desarrolla a partir de las células de la capa superficial. Se ve como un defecto de la piel de color rojo brillante con contornos irregulares, cubierto de escamas y crecimientos verrugosos.
En los hombres, el virus del papiloma humano causa una enfermedad especial: el carcinoma de células escamosas del pene. Su causa es un virus tipo 16. Este último cambia las células del tracto genital masculino bajo la influencia del humo del cigarrillo, mientras que el carácter maligno se adquiere bajo la influencia del virus del herpes simple tipo 2, si el ADN masculino contiene el gen Ras, si se realizó la terapia PUVA, la quimioterapia. , o el hombre está enfermo de VIH. El carcinoma de células escamosas se ve diferente. Esto puede ser la apariencia de una mancha que se eleva por encima de la piel con crecimientos verrugosos en la parte superior, también puede parecer una úlcera que destruye el pene. El tumor se localiza en la cabeza o el prepucio.
El cáncer de recto causado por el virus del papiloma humano también es más común en los hombres. Ocurre principalmente en personas de orientación no tradicional. Se caracteriza por defecación dolorosa, secreción de sangre o icor por el recto.
Cualquier forma de infección por el virus del papiloma no se desarrolla inmediatamente después de la infección: deben pasar de 14 días a varios años (según la inmunidad y los factores favorables) antes de que aparezcan los primeros síntomas.
Diagnóstico
Para hacer un diagnóstico en presencia de papilomas externos o verrugas, no es necesario realizar un análisis para el virus del papiloma. En presencia de otras formas clínicas de infección, necesita:
- Examen medico:para mujeres, un ginecólogo, para hombres, un urólogo.
- colposcopia(para mujeres) - examen del cuello uterino bajo un microscopio. Durante el estudio, se realizan pruebas con solución de Lugol, una prueba de Papanicolaou (frotis del canal cervical y el cuello uterino), una biopsia del cuello uterino, se toma un frotis para examinar por el método PCR y la prueba Digene.
- Uretroscopia y rectoscopia(para los hombres). Durante el examen de la uretra o el recto, también se realiza una biopsia de cambios sospechosos de precáncer o cáncer, también se toman frotis para su examen por el método PCR y la prueba Digene.
Por lo tanto, es posible realizar pruebas para el virus solo en el consultorio de un ginecólogo (para mujeres) o un urólogo (para hombres). Este es un estudio de PCR de un frotis del canal cervical o de la uretra, o una prueba de Digene, que se realiza con material tomado de una biopsia o raspado de células epiteliales.
Tratamiento
La forma de tratar el virus del papiloma humano depende de la forma de la infección. Entonces, si hablamos de verrugas, papilomas o condilomas, el tratamiento se realiza en 2 etapas:
- La formación se elimina por varios métodos. Esta puede ser la escisión quirúrgica con bisturí, la quema con láser o con corriente eléctrica, que es más efectiva en el caso de papilomas y condilomas. Para el tratamiento de las verrugas, se utiliza con éxito el método de criodestrucción: la necrosis del tejido patológico con la ayuda de nitrógeno líquido, que tiene una temperatura muy baja.
- El nombramiento de inmunomoduladores, cuya tarea es activar la propia inmunidad, que ya no debería permitir que el virus "levante la cabeza" (aún no se han inventado medicamentos que destruirían el virus por completo).
Además, es importante garantizar la prevención de la reinfección: detener el contacto sexual con una pareja infectada (óptimamente, someterse a un tratamiento con él), excluir los cambios frecuentes de parejas sexuales, evitar visitar baños, saunas, piscinas.
El tratamiento para el cáncer del virus del papiloma humano depende de la etapa en la que se detecte el cáncer. Por lo general, consta de tres componentes: extirpación quirúrgica del tumor, quimioterapia y radioterapia. Cuándo aplicar los últimos 2 tipos de tratamiento, solo después de la cirugía, en lugar de la cirugía o antes y después, el oncólogo decide después del examen.
Se está desarrollando una vacuna que podría curar la infección por el virus del papiloma humano.
Prevención
Dado el peligro de infección por el virus del papiloma humano y su importante prevalencia, se han sintetizado varias vacunas contra el virus del papiloma humano.
Todas las vacunas están certificadas y han pasado las pruebas pertinentes. No contienen los virus en sí, sino las proteínas individuales contenidas en la cápsula de las cepas de virus indicadas, por lo tanto, no pueden causar una enfermedad. Se recomienda que se realicen incluso antes de la pubertad, entre los 9 y los 14 años, es decir, hasta el momento en que el niño supuestamente aún no esté familiarizado con el virus. Hasta ahora, las recomendaciones claras se aplican solo a las niñas, ya que el cáncer de cuello uterino ocurre solo como resultado de la infección con este virus, y se distingue por una tasa de mortalidad extremadamente alta. Los niños también son vacunados a la misma edad.
Parecería que no puede encontrar dinero para salvar a un niño de enfermedades oncológicas tan graves. Además, en algunos países del mundo, así como en 18 estados de EE. UU. , se ha introducido la introducción de una de las vacunas en los Calendarios Nacionales de Vacunación. Pero hay muchos "peros":
- los estudios muestran que las vacunas reducen, pero no previenen por completo, el riesgo de desarrollar cáncer de cuello uterino;
- según datos oficiales, el 8% de todos los efectos secundarios (o el 0, 003% de todos los vacunados) observados durante la vacunación se debieron a efectos secundarios graves: muerte, discapacidad, enfermedades que amenazan la vida y la salud. También se informaron muertes en 56 mujeres adultas vacunadas, pero no se encontró asociación con las vacunas en sí;
- en respuesta a la vacuna, algunos adolescentes reaccionaron con un aumento de la temperatura a números elevados, lo que provocó convulsiones, algunos con insuficiencia respiratoria, que es mortal. Se expresa la opinión de que tal reacción podría observarse en portadores de un determinado gen. Al mismo tiempo, antes de la vacunación no se realiza el estudio del genoma humano, por lo que es imposible saber si el niño es portador de este gen;
- después de la vacunación, se registró el síndrome de Guillain-Barré, una enfermedad en la que se produce parálisis (a menudo reversible) de las piernas y los brazos, la debilidad muscular y su "apagado" completo pueden afectar a todos los músculos, incluidos los respiratorios;
- se han notificado casos de aumento del riesgo de tromboembolismo. Esta complicación se observó en 56 personas, de las cuales 19 personas tuvieron embolia pulmonar, por lo que murieron 4 personas;
- no se sabe cómo afecta la vacunación a la fertilidad y el embarazo: ha pasado muy poco tiempo desde la vacunación de los primeros grupos de niñas.
Por un lado, todavía hay evidencia de que las mujeres vacunadas mantienen un estado normal (según la prueba de Papanicolaou) de las células del cuello uterino durante al menos 5 años. Por otro lado, es demasiado pronto para hablar de los resultados a largo plazo de la vacunación. En cualquier caso, si a una niña se le enseña "desde temprana edad" que los exámenes preventivos, incluidos los del ginecólogo, son para su bien, podemos esperar que cualquier enfermedad pueda ser detectada en una etapa temprana.
Por lo tanto, depende de los padres decidir si vacunar o no a su propio hijo.






















